Unser Knochenmark, in dem die Blutbildung stattfindet, funktioniert so: wenn zu wenig rote Blutkörperchen da sind, wird in der Niere ein Stoff gebildet (Erythropoetin), der dem Knochenmark meldet, dass die Produktion von roten Blutkörperchen erhöht werden muss. Das Knochenmark eines Kindes mit Thalassämia Major produziert aber nur für den Sauerstofftransport nicht verwertbare rote Blutkörperchen, die schon im Knochenmark zerfallen. Die Produktion läuft ständig auf Hochtouren, ohne dass lebensfähige rote Blutkörperchen entstehen. Für diese sinnlose Produktion wird aber sehr viel Energie verbraucht, das Knochenmark nimmt immer mehr Platz ein im Inneren der Knochen und das führt dazu, dass die Knochen brüchig werden. Um das zu verhindern muss bei Thalassämia Major Patienten die eigene Blutbildung so unterdrücket werden, dass im Knochenmark überhaupt keine roten Blutkörperchen mehr produziert werden. Das kann erreicht werden durch regelmäßige Zufuhr gut funktionierender roter Blutkörperchen (Hoch-Transfusionsregime). Das Knochenmark bekommt auf diese Art die Meldung: es ist genug Blut da, du musst kein neues produzieren.
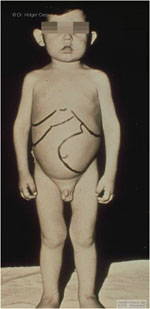
Kind mit Thalassämia Major das nicht transfundiert wurde: sehr große Milz (linker Bauch) und Leber (rechter Bauch)
Mit jeder Blutkonserve wird dem Körper Eisen zugeführt, das er nicht wieder loswird, denn unser Körper hat keine Möglichkeit, überschüssiges Eisen auszuscheiden. Wenn zu viel Eisen im Körper ist, wird es in vielen lebenswichtigen Organen aufgenommen und führt zur Zerstörung dieser Organe. Ganz besonders gefährdet sind die Hormon-bildenden Organe, der Herzmuskel und die Leber.
Seit 1975 wird das Medikament Desferal bei Thalassämie-Patienten eingesetzt. Es kann den Körper zwingen, Eisen über die Niere und den Darm auszuscheiden. Der große Nachteil des Desferal ist, dass man es nicht als Tablette nehmen kann. Es muss gespritzt werden, entweder subkutan unter die Haut, oder in die Venen. Bis vor wenigen Jahren mussten Thalassämie-Patienten jeden Abend eine Infusion anlegen, damit das Desferal über Nacht über eine Nadel, die in die Haut gestochen werden musste, einlaufen konnte.
Das zweites Medikament, das Deferiprone (Firmenname Ferriprox), das 3 x täglich als Tablette genommen wird, ist seit 1999 in Europa zugelassen. Es hat den Vorteil, dass es besser als Desferal geeignet ist, Eisen aus dem Herzmuskel zu entfernen. Nachteile sind: es sind viele Tabletten, die täglich genommen werden müssen; manche Patienten bekommen Gelenkschmerzen; bei einigen Patienten wird die Bildung der weißen Blutkörperchen vermindert. Deshalb muss bei Patienten, die Ferriprox nehmen, alle 2 Wochen das Blutbild kontrolliert werden.
Das dritte Eisen-ausschleusende Medikament, das Deferasirox (Firmenname: Exjade), ist seit 2006 zugelassen für eisenüberladene Patienten. Es wird einmal am Tag genommen: Früher löste man eine Tablette Exjade in Wasser oder Orangensaft auf, heute gibt es Exjade als Tablette zum Schlucken. Exjade kann die Ausscheidungsfunktion der Niere stören, Durchfall, Bauchschmerzen und Leberschäden hervorrufen. Welches der 3 möglichen Medikamente für einen Thalassämie-Patienten in Frage kommt, muss der Arzt entscheiden. Bei Thalassämie-Patienten müssen mindestens 1 x im Jahr alle Organe, die durch die Eisen-ausschleusenden Medikamente geschädigt werden können, untersucht werden. Seit einigen Jahren gibt es die Möglichkeit, durch eine Kernspin (MRT)-Untersuchung des Herzens herauszufinden, ob der Herzmuskel Eisen enthält. Diese Untersuchung, das FerriScan, wird in Deutschland leider nur an wenigen Kliniken und radiologischen Praxen durchgeführt.
Die Thalassämia Major kann nur durch eine Stammzell-Transplantation (SZT) (früher Knochenmarktransplantation genannt) geheilt werden. Die SZT war früher nur möglich, wenn ein Geschwister zur Verfügung stand, das HLA-identisch war. HLA-identisch bedeutet, dass ein Geschwister zufällig von den gemeinsamen Eltern die gleichen Merkmale auf der Oberfläche der Lymphozyten (weiße Blutkörperchen) geerbt hat wie der Patient. Wenn ein Patient vor dem 16. Lebensjahr von einem HLA-identischen Geschwister transplantiert wird, ist die Chance der Heilung ca. 85%. In den letzten Jahren hat man auch Erfolge gehabt mit der SZT von Fremdspendern, d.h. von nicht-verwandten Menschen, die zufällig die gleichen Oberflächen-Merkmale auf den Zellen haben wie der Patient.
Jedes Kind mit Thalassämia Major, das einen HLA-identischen Spender hat, sollte transplantiert werden, da dies die einzige Möglichkeit ist, ohne regelmäßige Transfusionen zu leben.
Seit 2019 läuft eine Studie, in der Gen-Therapie eingesetzt wird, um die Thalassämie zu heilen. In Frage kommen Patienten, für die es keine Möglichkeit der Transplantation gibt.
